« Anorexie » signifie « absence d’appétit », terme mal choisi car en fait l’anorexique lutte activement contre ses appétits. La médecine du début du XX° siècle la concevait comme une maladie d’origine physique, due à une insuffisance globale de la glande hypophyse. Mais depuis les années 50, l’origine psychologique ne fait plus de doutes : c’est l’arrêt de l’alimentation qui induit les différentes perturbations endocriniennes et neuroendocriniennes, et non l’inverse.
Qu’est-ce que l’anorexie mentale ?
L’anorexie mentale correspond au refus de maintenir son poids à un niveau normal et à une restriction volontaire de l’alimentation qui peut conduire à mettre sa vie en danger. L’amaigrissement, progressif, souvent massif, peut atteindre jusqu’à 50% du poids initial. Pourtant, l’anorexique vit dans la terreur de grossir, ce qui la conduit à des vérifications constantes de son poids et de la valeur calorique des aliments.
La méconnaissance de la maigreur est constante, avec parfois des fixations angoissées sur des parties précises du corps. L’idéal serait un corps sans substance, sans épaisseur, sans graisse. Lorsque c’est sur le poids que médecin et parents insistent, l’anorexique peut boire de grandes quantités d’eau ou remplir ses poches d’objets lourds pour donner l’illusion d’avoir grossi.
Plus que d’un manque d’appétit réel, l’anorexique manifeste une conduite active de restriction alimentaire, souvent justifiée au début par un régime amaigrissant, mais celui-ci, sans qu’on sache trop comment, s’emballe et finit par envahir la totalité de l’existence. L’aliment est vu comme une salissure de l’intérieur du corps, les repas normaux sont prohibés, mais la pensée est constamment tournée vers la nourriture. Cette obsession se manifeste en nourrissant volontiers les autres, en collectionnant des recettes, en triant les aliments, en les mâchonnant longuement, en grignotant des portions infimes.
Malgré l’absence de nourriture, l’anorexique reste longtemps extraordinairement active et dynamique, ce qui explique qu’elle puisse maigrir sans que son entourage ne s’inquiète. Cette hyperactivité constitue aussi un bon élément diagnostique car elle n’est pas habituelle dans la dénutrition.
Ce qui doit alerter également, c’est l’arrêt des règles qui se produit au tout début du régime.
On distingue deux types d’anorexie mentale :
– Les anorexies restrictives pures.
– Les anorexies associées à des épisodes boulimiques suivies de vomissements provoqués, de prises abusives de laxatifs ou de diurétiques pour prévenir une prise de poids.
L’anorexie mentale ne doit pas être confondue avec la perte d’appétit (anorexie) qu’on observe dans les états dépressifs, dans la plupart des maladies qui se chronicisent, dans les maladies graves touchant les organes vitaux.
Dans quel contexte psychologique s’ancre l’anorexie mentale ?
L’association « amaigrissement-anorexie-aménorrhée » sur laquelle repose le diagnostic de l’anorexie mentale ne prend sa valeur que dans un contexte psychologique particulier de maîtrise de toute la vie affective et relationnelle.
Le besoin de maîtrise s’exprime au niveau du corps dont les besoins physiologiques sont niés : la faim, la fatigue (sport intensif, troubles du sommeil avec incapacité à se relâcher). Le corps est maltraité avec un sentiment de bien-être, de fierté, de supériorité et de puissance sans conscience du danger. La sexualité est refoulée, désinvestie ; les formes féminines – seins, hanches – deviennent objets de dégoût. Tout se passe comme s’il fallait discipliner le corps, s’en rendre maître pour, en définitive, s’en libérer.
L’hyper investissement scolaire, autre expression du besoin de maîtrise, se caractérise par une appétence de connaissances. L’intellectualisme vise la mise à l’écart des émotions et témoigne de la peur de l’imaginaire.
La dépendance affective s’exprime au niveau relationnel sous forme paradoxale : avec une besoin affectif nié (autonomie apparente) et le sentiment d’être sous l’emprise de l’autre. Le début des troubles apparaît d’ailleurs souvent en réaction à un événement marquant une séparation : voyage, changement scolaire, perte affective, deuil… Pour se donner l’illusion de contrôler la sphère affective, l’adolescente se replie sur elle-même et tente de manipuler son entourage.
Elle réussit souvent à apaiser les inquiétudes de ses parents par un discours pseudo logique.
Qui est ou risque d’être anorexique ?
L’anorexie mentale touche essentiellement les jeunes femmes : il y a 1 garçon pour 9 filles. Chez les top-models et les danseuses, le pourcentage d’anorexiques est plus élevé que dans le reste de la population. Sa fréquence est estimée à 1% des adolescentes.
L’âge de début se situe entre 12 et 23 ans dans 90% des cas, avec un âge moyen de 13-14 ans.
Chez les garçons, elle est rare mais en augmentation. Les signes et l’évolution de la maladie sont les mêmes : amaigrissement et restriction alimentaire, avec en plus disparition de la libido et de l’érection.
La forme prépubère s’accompagne d’un retard de croissance et d’une perte de poids rapide. Elle est marquée par des troubles du comportement alimentaire dans l’enfance, de fréquents épisodes dépressifs et touche plus de garçons. Le pronostic est plus grave.
Quand elle survient après l’adolescence, souvent lors du mariage ou de la naissance du premier enfant, elle s’associe à des éléments dépressifs.
Quelles sont les répercussions de l’anorexie mentale sur la santé ?
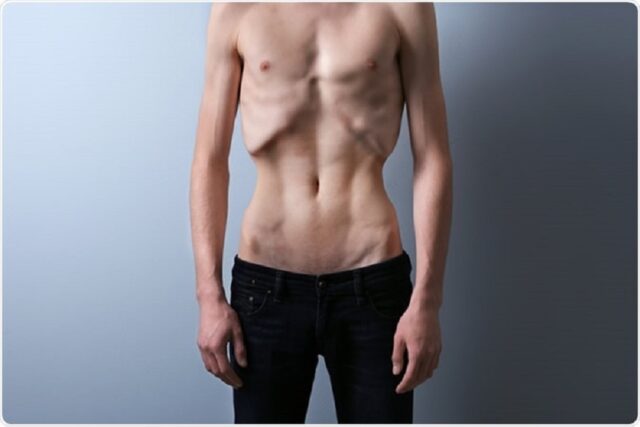
La minceur risque de devenir maigreur, puis état de dénutrition, et c’est la mort que l’anorexique donne à voir, avec yeux enfoncés dans les orbites, joues creuses, cheveux secs, ongles cassants, dents qui se déchaussent, œdèmes des pieds, bouffissures du visage et des mains, hypotension, hypothermie, troubles biologiques graves… Le dynamisme des débuts cède peu à peu la place à la langueur et au repli sur soi, avec ralentissement du débit verbal, troubles de la conscience…
L’anorexie peut avoir trois conséquences non réversibles :
Le retentissement sur la croissance, d’autant plus important que l’anorexie démarre tôt.
Le risque à long terme de fragilité osseuse (ostéoporose précoce).
Le risque à court terme d’hypokaliémie (baisse du taux de potassium dans le sang due aux vomissement et à l’usage de laxatifs) peut entraîner la mort subite d’origine cardiaque. La mort survient aussi lorsque l’IMC (indice de masse corporelle) est inférieur à 13. Environ 5 à 10% des anorexiques finissent pas décéder de leur maladie.
Pourquoi les règles s’arrêtent ?
L’arrêt des règles (aménorrhée) coïncide le plus souvent avec le début de l’anorexie, mais elle peut parfois la précéder (15% des cas) ou lui succéder (30% des cas). En dehors d’une grossesse, toute aménorrhée chez une adolescente doit faire suspecter une anorexie, mais elle peut être masquée par la prise de la pilule.
Les règles sont un signe d’imprégnation œstrogénique (d’œstrogène), et cette imprégnation est étroitement liée à la masse osseuse. Si elle est déficiente, il y a un risque à long terme de fragilité osseuse (ostéoporose). C’est pour prévenir ce risque que l’on prescrit un traitement hormonal et provoque ainsi des règles artificielles. L’aménorrhée n’est pas définitive, mais c’est un des derniers symptômes à disparaître.
Comment risque d’évoluer une anorexie mentale ?
L’anorexie est une maladie grave.
Dans 70 à 80% des cas, parfois spontanément, grâce à des rencontres, des réaménagements des relations parents-enfants, le poids et les conduites alimentaires se normalisent, et les règles réapparaissent. Mais l’état psychologique n’est jugé satisfaisant que dans 50% des cas : persistent des difficultés sexuelles et relationnelles, des troubles du caractère, des phobies… Ces jeunes femmes auront besoin d’une aide psychologique longue.
Dans 5 à 10% des cas, la mort survient (par dénutrition, suicide, troubles biologiques).
Dans d’autres cas encore, la maladie devient chronique. Au bout de quelques années et l’échec de plusieurs traitements, l’anorexique arbore un corps sans âge, dans un état physique lamentable, et n’a plus qu’une vie affective et sociale très réduite. Divers troubles psychiatriques peuvent survenir au cours ou à la suite d’une anorexie mentale : dépression, phobie et troubles obsessionnels compulsifs (TOC).
Comment guérir de l’anorexie mentale ?
La guérison est toujours un processus lent, rarement moins de quatre ans. Le contexte psychologique de la maladie, le déni et la peur de grossir rendent particulièrement difficile l’approche thérapeutique. Mais une chose est sûre : la prise en charge doit absolument concerner à la fois le physique et le mental et elle doit démarrer le plus tôt possible.
Lorsque les parents ont un doute pour leur adolescente, il faut qu’ils consultent au plus vite, à la fois pour le jeune et pour eux-mêmes. C’est pourquoi l’idéal est de s’adresser à une équipe médicale pluridisciplinaire composée au minimum d’un psychiatre et d’un médecin généraliste ou d’un spécialiste des adolescents.
D’un côté, un « contrat de poids », c’est-à-dire un objectif jugé raisonnable par la jeune fille, est passé avec elle (on ne peut exiger une reprise pondérale de plus de 3 à 4 kg par mois). Soit elle arrive à le respecter, soit une hospitalisation est nécessaire. La séparation avec le milieu familial peut être très utile. Elle permet à la jeune fille d’acquérir un autre rythme de vie, lui donne l’occasion de vivre en groupe et de pratiquer des activités différentes. Ce qui a des chances de la distraire de l’obsession de la nourriture. Mais les résistances peuvent être fortes.
D’un autre côté, la prise en charge psychologique doit aider la jeune fille à découvrir l’origine de son trouble et à trouver en elle le moyen de s’en sortir. Un travail souvent difficile. Plusieurs « techniques » peuvent être utilisées ou associées : entretiens avec un psychiatre ou un psychanalyste; psychothérapie de groupe et d’affirmation de soi (jeux de rôles, discussions en groupe) ; thérapie familiale (entretiens avec les proches et la malade).
Quel rôle les parents peuvent-ils jouer dans la guérison ?
La collaboration des parents avec l’équipe médicale est indispensable. La confiance aussi. Mais ce n’est pas toujours facile, car au début les parents ont du mal à accepter la maladie de leur enfant, et ils se sentent souvent coupables. Ils ne doivent donc pas hésiter à se faire aider eux aussi. Participer à un groupe de parole en compagnie d’autres parents vivant la même chose peut être d’un grand secours. Il est nécessaire qu’ils voient les médecins qui s’occupent de leur fille, mais ils peuvent aussi en voir un autre pour eux. Si l’hospitalisation s’impose, ils ne doivent pas voir là un manque de confiance à leur égard. C’est uniquement parce que l’éloignement temporaire est jugé à un moment nécessaire pour favoriser la guérison.